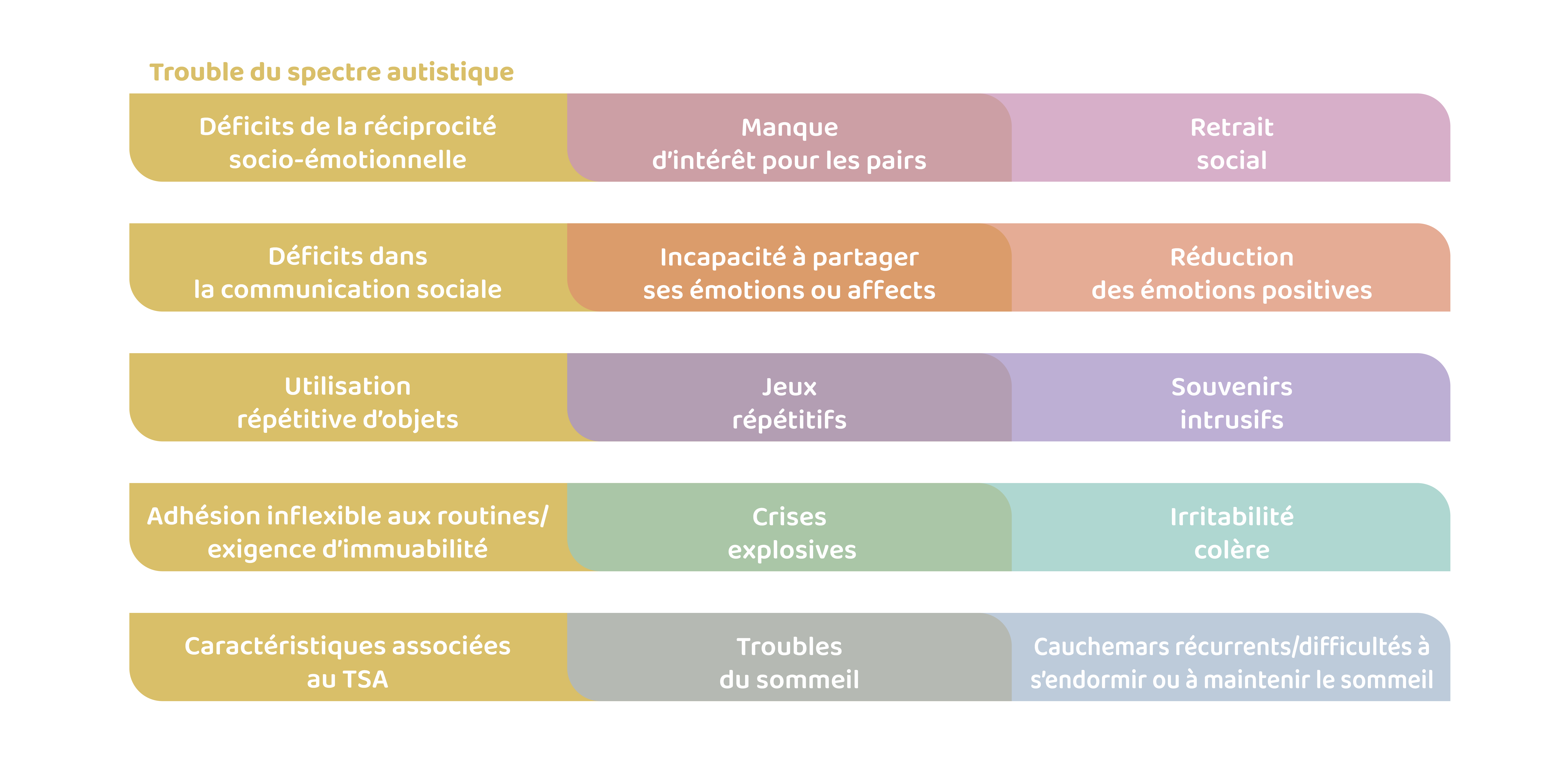
Le trouble du spectre de l’autisme (TSA) et le trouble de stress post-traumatique (TSPT) sont deux entités cliniques dont l’articulation reste mal comprise, malgré l’accumulation des connaissances sur chacun de ces troubles. Si les personnes autistes sont plus exposées aux violences et aux événements traumatisants, leur vulnérabilité au TSPT demeure largement inconnue. Cette méconnaissance tient en partie aux manifestations atypiques du TSPT chez les personnes autistes, souvent confondues avec les traits caractéristiques du TSA. Les signes classiques du TSPT, tels que l’hypervigilance, les reviviscences ou l’évitement, peuvent se présenter de manière différente, voire passer inaperçus, rendant leur identification particulièrement difficile.
Ce dossier se propose d’aborder ces enjeux en s’appuyant sur une revue des recherches récentes sur le sujet, des entretiens avec des spécialistes, ainsi que sur le témoignage d’une personne concernée.