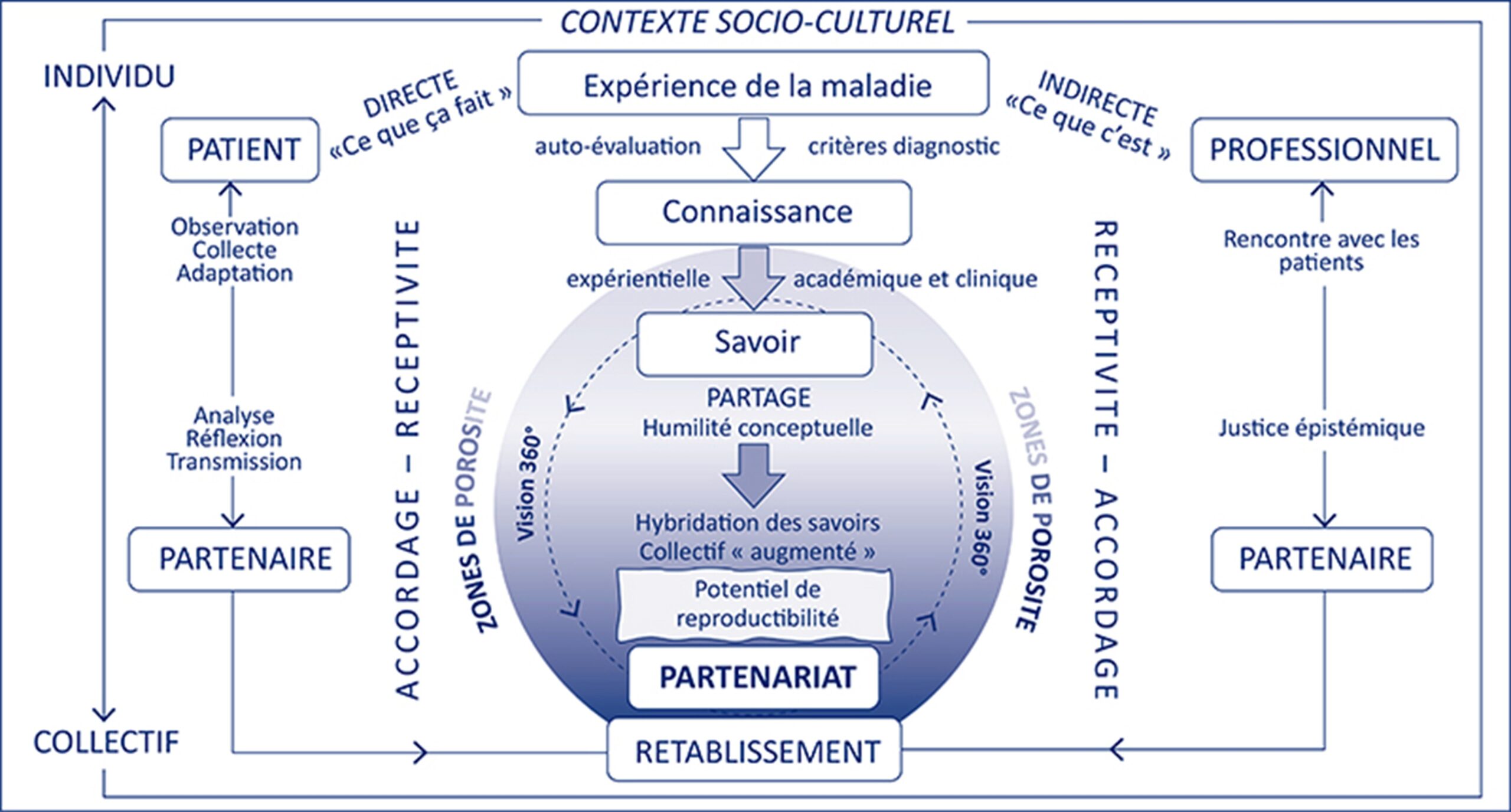
En recherche participative, le terme « patient partenaire » est le plus adapté. Il se recoupe souvent avec celui de patient expert, désignant une personne ayant acquis une connaissance approfondie de sa maladie et du système de soins, souvent grâce à des formations spécifiques. Cette personne peut intervenir dans des programmes d’éducation thérapeutique, de formation ou de recherche.
Le patient partenaire n’est pas un simple participant à un projet ; il ne doit pas être confondu avec un participant à une étude clinique, par exemple. Son rôle se situe du côté des équipes à l’origine des projets et des études : il met son savoir expérientiel au service de la recherche, de la formation ou de l’organisation des soins, contribuant ainsi à transformer l’expérience vécue en connaissances mobilisables collectivement pour améliorer les pratiques et le système de santé.
Il convient de noter que le terme « partenaire » ne suppose pas non plus automatiquement un engagement de type partenarial. Selon le projet et les objectifs, le patient partenaire peut intervenir à différents niveaux : consultation, collaboration ou véritable partenariat égalitaire HAS, 2024. Dans la pratique, même si différents niveaux peuvent être mobilisés selon le contexte et les projets, l’idéal reste que l’engagement soit le plus partenarial possible, afin que le savoir expérientiel soit pleinement intégré et valorisé dans les décisions et les actions.