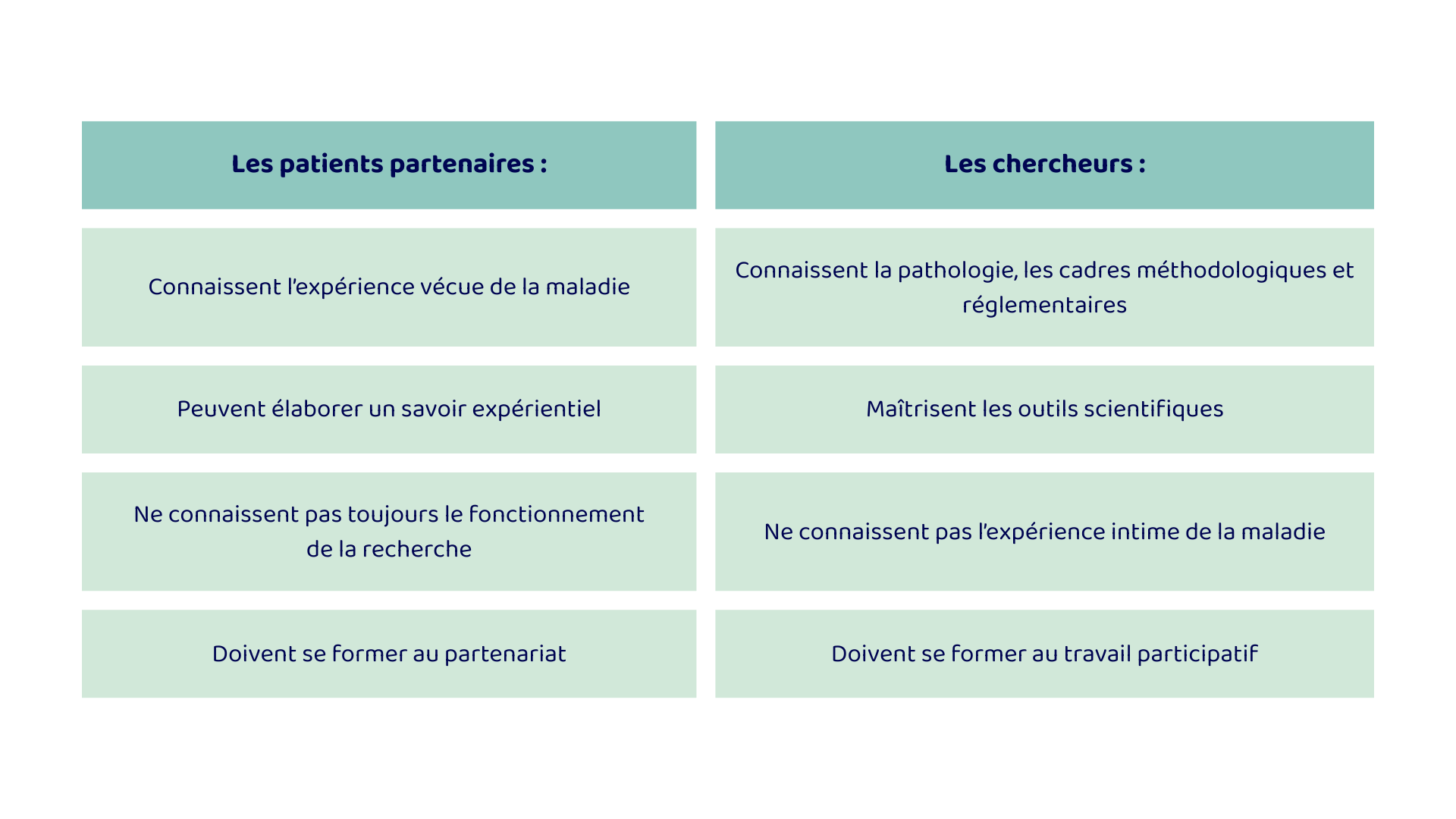
La recherche participative en santé est une démarche scientifique dans laquelle des chercheurs et des personnes concernées par un problème de santé (patients, usagers, proches aidants) collaborent de manière structurée à différentes étapes d’un projet de recherche : définition des questions, conception méthodologique, analyse des données, interprétation et diffusion des résultats.
Elle ne se limite pas à l’inclusion de patients dans un dispositif existant. Elle suppose une co-construction réelle, encadrée méthodologiquement et réglementairement.